Vous êtes ici
La recherche sur le VIH à un tournant

Quelle est la situation de l’épidémie aujourd’hui dans le monde ?
Monsef Benkirane1. La situation est stable, si l’on considère le nombre de personnes séropositives, et ne s’améliore plus depuis quelques années. Aujourd’hui, on considère que 37 millions de personnes sont infectées par le VIH dans le monde, dont un quart le sont sans le savoir. Un effort énorme a été fait au niveau des traitements, notamment en Afrique subsaharienne qui concentre à elle seule 25 millions de cas. Cela permet à 26 millions de personnes sur la planète de recevoir un traitement, soit deux fois plus qu’il y a dix ans. Ce meilleur accès aux traitements a un effet notable sur la mortalité de la maladie : 690 000 personnes sont décédées du VIH/sida en 2020, d’après l’Onusida, alors qu’on comptait encore 1,5 million de victimes par an il y a dix ans. Mais le bilan pourrait être meilleur.
Pourquoi dites-vous que l’on pourrait faire mieux, dès maintenant ?
M. B. Aujourd’hui, nous avons tous les outils pour vraiment sortir de l’épidémie. Nous avons les trithérapies, qui permettent non seulement de garantir aux malades la même espérance de vie qu’une personne non infectée, mais empêchent également ceux-ci de transmettre le VIH à leurs partenaires. Sous traitement, le virus est indétectable dans le sang, ce qui fait des thérapies des outils de prévention à part entière. C’est la fameuse stratégie Tasp – Treatment as prevention – promue depuis dix ans déjà. Ces dernières années ont également vu le développement de la Prep (ou prophylaxie pré-exposition), un traitement pris en préventif destiné aux personnes exposées à un fort risque de s’infecter – comme les travailleurs du sexe, notamment, qui n’ont pas toujours la possibilité d’utiliser le préservatif. Il faut cependant rester attentif, car la Prep à travers la prise de Truvada ne garantit pas une protection à 100 % et ne doit être réservée qu’aux publics les plus exposés.

Grâce à l’ensemble de ces traitements, seules deux générations seraient nécessaires pour éradiquer totalement l’épidémie si toutes les personnes infectées étaient traitées correctement. Cela n’est malheureusement pas aussi simple, car au-delà de l’accès même au traitement dans les pays à ressources limitées, il reste un vrai problème d’adhésion à celui-ci, en Europe également. L’infection par le VIH reste encore stigmatisante dans un certain nombre de pays, ce qui conduit les personnes à cacher leur séropositivité. Il est donc impossible de s’assurer du suivi correct du traitement tout au long de la vie. Or il suffit de quelques jours à peine pour observer un rebond viral après un arrêt du traitement. C’est pourquoi la priorité pour sortir définitivement de l’épidémie est de trouver un vaccin.
Que vous inspirent les progrès faits par la recherche depuis l’apparition de l’épidémie, au début des années 1980 ?
M. B. Il a fallu quinze années entre l’apparition du premier cas et la mise sur le marché des trithérapies, c’est proprement phénoménal. La recherche a permis de passer d’une infection mortelle que nous ne connaissions pas, à une maladie chronique. Des efforts considérables ont été mis en œuvre tant sur le plan des moyens humains que financiers, c’est vrai, mais il y a plus que cela. La recherche sur le VIH/sida a été extrêmement bien coordonnée. Les agences de recherche, les associations telles que le Sidaction en France, les chercheurs, les cliniciens et surtout les malades, ont avancé main dans la main. C’est une belle entreprise qui aurait dû nous inspirer sur la façon de gérer la crise du Covid-19, abordée de façon désordonnée et sans feuille de route.
Vous soulignez le rôle tout particulier joué par les associations de malades...
M. B. La façon dont s’est organisée la recherche sur le VIH a fait sa force, en grande partie grâce aux associations de malades et aux activistes qui n’ont eu de cesse d’aiguillonner les scientifiques, et continuent de le faire encore aujourd’hui. Ce sont des gens qui se sont intéressés à la science ; il fallait tout leur expliquer, le fonctionnement de l’infection, le mode d’action des médicaments antiviraux... C’est grâce à leur exigence et parce qu’ils n’étaient jamais satisfaits et demandaient une meilleure qualité de vie que nous avons continué à progresser sur les traitements : de vingt comprimés par jour associés à de nombreux effets secondaires, la prise de médicaments est aujourd’hui ramenée à un cachet par jour. Mais cela ne suffit pas : des scientifiques travaillent sur le « long lasting treatment » (le traitement durable) sous la forme d’une injection une fois par mois... et peut-être, bientôt, une fois par an. Nous sommes cependant à un palier de la recherche scientifique aujourd’hui : si nous perfectionnons les traitements existants, nous n’avançons plus sur les traitements qui permettraient de guérir de façon définitive la maladie. Les chercheurs butent sur les cellules réservoirs où le virus se met en dormance.
Où en est-on de la recherche sur ces fameuses cellules-réservoirs que les traitements ne parviennent pas à éradiquer ?
M. B. Nous avançons, mais plus à la vitesse à laquelle nous avions l’habitude de progresser sur le VIH dans les premières années de l’épidémie. La recherche sur les cellules réservoirs est en effet compliquée par la difficulté d’accès et la rareté de ces cellules où le virus se met en veille, à l’abri des traitements et de la réponse immunitaire. Une des avancées de ces dernières années a été de pouvoir quantifier le réservoir effectivement fonctionnel, au travers de nouvelles approches techniques et expérimentales. En cherchant l’ADN viral, nous avons constaté que 90 % des cellules qui contiennent de l’ADN viral sont porteuses d’un ADN défectif qui ne permet pas au virus de se répliquer... Cela signifie que seules 10 % des cellules réservoirs ont un ADN opérationnel et sont le siège d’une réplication effective du virus. C’est ce réservoir « compétent » pour la réplication virale qu’il faudra aller cibler pour empêcher le rebond viral à l’arrêt du traitement.
Sait-on où ces cellules-réservoirs « compétentes » se trouvent ?
M. B. C’est extrêmement difficile de le savoir, vu la rareté du matériel biologique dont nous disposons pour faire nos recherches. Les cellules-réservoirs sont extrêmement peu nombreuses : nous parlons ici d’une cellule par million de lymphocytes T CD4, ces cellules immunitaires qui sont les cibles principales du VIH. De plus, nous travaillons presque exclusivement sur des échantillons de sang prélevé chez les patients, les biopsies donnant accès à des organes majeurs pour la persistance virale étant trop invasives. Or nous soupçonnons que les cellules-réservoirs sont des cellules qui pourraient se retrouver dans des sanctuaires anatomiques difficilement accessibles aux molécules antirétrovirales, comme les organes lymphoïdes secondaires (rate, ganglions lymphatiques, tissus lymphoïdes accumulés dans les muqueuses).
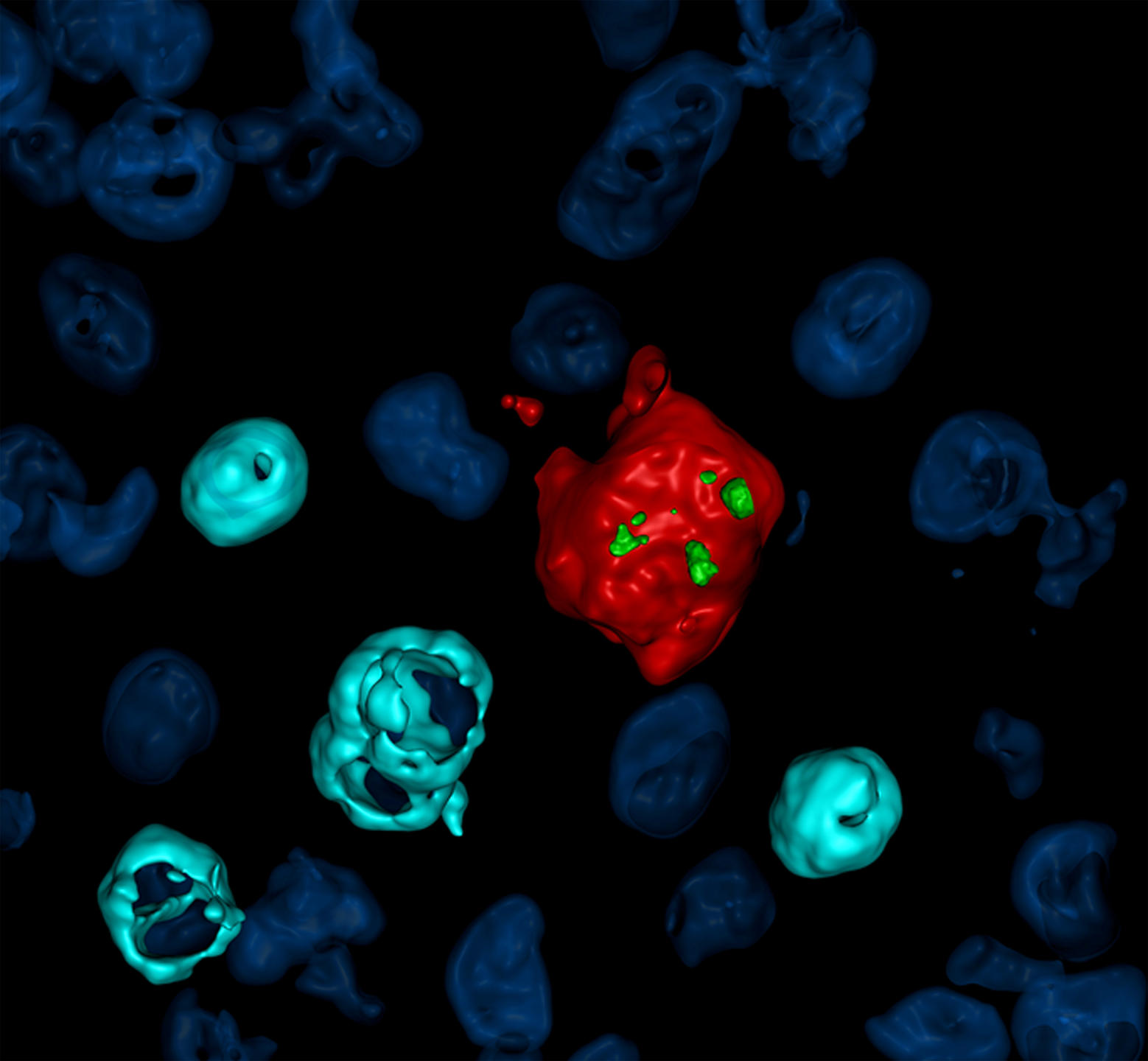
Mon équipe a quant à elle réussi à montrer la présence d’un marqueur de surface qui s’exprime à la surface des cellules infectées par le VIH chez les personnes sous traitement antirétroviral. Par ce biais, nous devrions pouvoir mieux identifier et caractériser ces cellules réservoirs. Nous progressons donc à pas comptés.
Où en est-on des recherches sur un futur vaccin contre le VIH/sida ?
M. B. Le vaccin doit être la priorité de la recherche aujourd’hui, car c’est ce qui nous permettra de sortir définitivement de l’épidémie de sida. Plusieurs essais vaccinaux à grande échelle ont échoué ces quinze dernières années, en Thaïlande, et plus récemment en Afrique du Sud... Il faut continuer de se mobiliser.
Le problème majeur auquel nous nous heurtons aujourd’hui est que, si les personnes qui contractent le VIH/sida ont une très belle réponse anticorps, celle-ci ne suffit pas à enrayer la propagation du virus dans l’organisme. Ce dernier mute en effet extrêmement vite au fil des cycles de réplication – on parle d’une erreur toutes les mille bases d’ADN à chaque cycle, ce qui est énorme. Cela signifie que le vaccin devra faire mieux que le virus lui-même pour déclencher une réponse immunitaire efficace, en induisant des anticorps neutralisants à très large spectre.
L’Organisation mondiale de la santé (OMS) a fixé l’année 2030 comme horizon pour stopper l’épidémie de VIH. Cela vous paraît-il réaliste ?
M. B. C’est un bel objectif, mais on sait que l’on n’y arrivera pas, pour toutes les raisons sociétales et culturelles exposées au début de notre entretien. Pour éradiquer le sida, il va falloir faire un bond énorme dans la recherche vaccinale et la connaissance de notre système immunitaire. Aujourd’hui, les personnes vivant avec le VIH vont bien, nous ne sommes plus dans l’urgence dans laquelle nous étions dans les années 1980 et 1990. C’est pourquoi je pense que le moment est venu pour les scientifiques de s’accorder le temps de développer des idées nouvelles et de prendre des risques. C’est une recherche de plus longue haleine, qui va continuer de demander des efforts et des financements. C’est important d’insister sur ce dernier point, car quand vous discutez avec certains responsables politiques, le VIH ne semble plus être un sujet. ♦
À lire sur notre site
Contre le VIH, la recherche sur tous les fronts
De l’angoisse à la lutte, une histoire du sida
- 1. Directeur du laboratoire de virologie moléculaire de l’Institut de génétique humaine (CNRS/Université de Montpellier).
Voir aussi
Auteur
Journaliste scientifique, Laure Cailloce est rédactrice en chef adjointe de CNRS Le Journal et de la revue Carnets de science.