Vous êtes ici
Vaccination : quelle stratégie face aux variants ?
Temps de lecture : 10 minutes
Le 27 décembre 2020, la France lançait sa campagne vaccinale contre le covid, escomptant une sortie rapide de la pandémie. Une semaine auparavant, le variant alpha – premier d’une liste qui allait nous mener à omicron – avait été détecté pour la première fois hors des frontières du Royaume-Uni. Si les vaccins ont prouvé leur capacité à réduire les risques de développer des formes graves du Covid-19, ils se sont révélés – à mesure que de nouveaux variants émergeaient – beaucoup moins efficaces pour protéger des contaminations. Les stratégies vaccinales ont donc dû évoluer pour tenter de répondre à une crise sanitaire qui n’en finit pas. Sylvain Gandon, directeur de recherche CNRS au Centre d'écologie fonctionnelle et évolutive1 (Cefe) et son collègue, Sébastien Lion, viennent ainsi de publier dans la prestigieuse revue PNAS2 un article sur les liens entre les différentes approches de la vaccination et l’adaptation à cette dernière du virus du Covid-193.
Qui vacciner ?
« Nos travaux se situent à une échelle nationale, précise Sylvain Gandon. Entre les pays, les couvertures vaccinales sont très hétérogènes, avec des États très vaccinés et d’autres, au contraire, qui le sont beaucoup moins. Le virus circule donc davantage dans certaines populations, causant à la fois des problèmes éthiques et d’apparition de nouveaux variants. Nous n’abordons pas la question de la difficulté de l’accès au vaccin dans certains pays dans nos publications, mais elle doit absolument se poser. »
De fait, les divergences de stratégies vaccinales entre les pays sont renforcées par l’apparition régulière de variants, qui complexifient les décisions par leurs changements de contagiosité et de résistance aux vaccins. A fortiori dans un contexte où il n’y a pas assez de doses ni assez de personnel pour établir rapidement un schéma vaccinal complet pour toute une population.
« Savoir qui vacciner en priorité est une question bien plus ancienne que le Covid, souligne Sylvain Gandon. Faut-il se concentrer sur les personnes âgées et fragiles, qui ont plus de risques de mourir, ou au contraire sur des individus moins sensibles, mais plus propagateurs, comme les jeunes ? Nous devons doser les bénéfices directs et indirects de la vaccination pour diminuer au maximum le nombre de décès. C’est un problème difficile, dont la solution change en fonction des épidémies et du contexte. Dans le cas de la grippe, la France privilégie par exemple la vaccination des personnes âgées alors que, aux États-Unis, l’attention se focalise sur les enfants, car le virus circule beaucoup dans les écoles. »
Combiner épidémiologie et biologie évolutive
Face à la situation actuelle, les schémas classiques ont en tout cas besoin d’être régulièrement repensés, si possible avec l’aide de la science. « Je voudrais tout de suite lever une confusion que l’on retrouve dans les médias et la littérature scientifique, insiste Sylvain Gandon. Il faut distinguer la vitesse d’adaptation des variants du risque d’apparition d’un nouveau variant. Quand on dit que l’avancée de la vaccination accélère l’adaptation du virus, cela ne concerne que les variants qui sont déjà présents. En effet, la vaccination limite bel et bien l’émergence de nouveaux variants, car moins le virus circule et moins il a de chance de muter. Avec mon coauteur, nous pensons clairement que la vaccination est une arme pour lutter contre l’adaptation du virus et pour nous protéger contre le Covid. »
Des travaux qui s’appuient tant sur l’épidémiologie que sur la biologie évolutive, considérant que les mutations du virus influencent la dynamique de la pandémie, qui, en retour, peut favoriser l’apparition de nouveaux variants si la maladie circule trop. Avec des collègues canadiens, Sylvain Gandon et Sébastien Lion avaient réalisé un premier point4 sur le potentiel évolutif du SARS-CoV-2 avant même l’apparition du variant alpha. Puisqu’il n’y avait pas encore de vaccin disponible, ils y étudiaient l’impact des stratégies de contrôle non pharmaceutique, comme les gestes barrières, sur la vitesse de propagation des variants. « Nous avions eu du mal à publier ces travaux, car de nombreux experts doutaient alors de la capacité du virus à aussi bien s’adapter, se souvient Sylvain Gandon. Ce que nous annoncions a finalement été observé, en particulier la sélection de variants plus transmissibles. » Ces prédictions se basaient sur le même type de modèles que ceux qu’ils ont utilisés dans l’étude publiée dans PNAS pour évaluer les stratégies vaccinales.
Quantifier les bénéfices des différentes stratégies
Dans cet article, les deux chercheurs proposent un cadre théorique permettant de formaliser les conséquences – notamment sur les variants –, des différentes approches de vaccination ciblée. Il s’en dégage une tension permanente entre la vitesse d’adaptation du virus, c’est-à-dire la vitesse à laquelle la fréquence d’un variant adapté au vaccin augmente, et la réduction du nombre de morts, ce dernier paramètre restant l’objectif principal. Deux scénarios ont ainsi été étudiés.
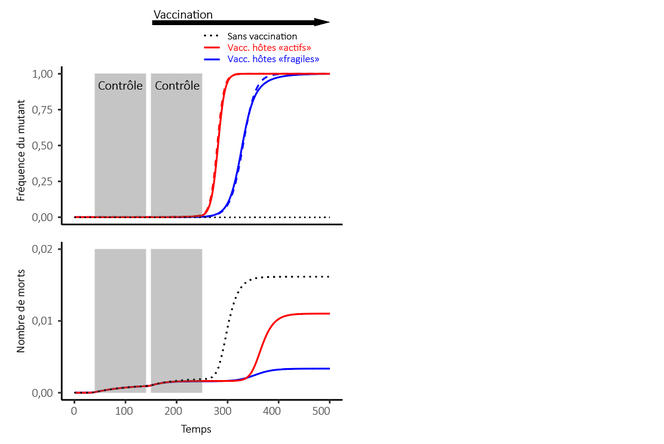


Dans le premier cas, on compare une vaccination qui vise en priorité les personnes âgées, plus fragiles, mais qui contribuent moins à la diffusion du virus, à une stratégie orientée sur les jeunes, qui propagent davantage le virus car ils ont plus de contacts. Il en ressort que la première option limite à la fois la vitesse d’adaptation et le nombre total de morts. En vaccinant les personnes âgées, on utilise à la fois le bénéfice direct de la vaccination, qui protège les individus les plus fragiles, et le bénéfice indirect, qui réduit la pression de sélection sur l’adaptation aux vaccins. Cela se rapproche de la politique vaccinale menée en France.
Dans le second scénario, les chercheurs ont étudié l’effet d’une stratégie visant à retarder la deuxième dose, de manière à rapidement conférer une immunité partielle au plus grand nombre de personnes, par rapport au schéma vaccinal classique à deux doses rapprochées. Donner une dose au plus de gens possible va accélérer l’adaptation du virus, pourtant, les modèles indiquent que la quantité totale de décès diminue grâce à une baisse globale des contaminations. Cela montre que réduire la vitesse de l’adaptation ne limite pas toujours le nombre de morts.
« Nous essayons d’apporter notre pierre à notre tour, mais le contexte de la vaccination n’est pas évident, conclut Sylvain Gandon. Il faut quantifier le plus d’arguments recevables possible et prendre en compte les critiques objectives sur les coûts de la vaccination, puis intégrer tout cela à nos modèles. » Il note par exemple qu’il existe d’autres approches épidémiologiques qui prennent en compte, à la place du nombre de morts, les années de vie perdues. En clair, les décès de personnes âgées ou déjà malades n’y ont pas le même poids que ceux de jeunes auparavant en parfaite santé.
Un dilemme qui remonte aux débuts de la vaccination moderne. Le médecin, physicien et mathématicien Daniel Bernoulli a ainsi formalisé au XVIIIe siècle l’intérêt de la variolisation, dans un contexte où cette méthode était bien plus dangereuse que nos vaccins. Le polymathe suisse avait conclu que la variolisation permettait de gagner en moyenne trois ans d’espérance de vie. Un calcul aussitôt critiqué par un autre grand savant de l’époque, l’encyclopédiste Jean Le Rond d’Alembert, qui lui reprochait entre autres d’attribuer la même valeur à la vie des enfants qu’à celle des personnes âgées. Comme quoi, ces questions éthiques sont aussi anciennes que les premiers modèles de vaccination.
Mutations, variants et immunisation
Les résultats de Sylvain Gandon et ses collègues font apparaître deux phases distinctes dans une pandémie. Au début, le virus a accès à toute une foule d’hôtes naïfs. Les gens vont dans un premier temps développer une immunité, que ce soit après être tombés malades ou grâce à la vaccination. Ensuite, le virus va s’adapter pour tenter d’échapper en partie à cette immunité. C’est ce qui arrive avec le variant omicron, dont la virulence moindre ne doit toutefois pas susciter de faux espoirs quant à une issue prochaine de la pandémie. « Avec la propagation rapide d’omicron, une forme d’immunité collective va apparaître, concède Sylvain Gandon. Mais celle-ci ne durera qu’un temps et les personnes fragiles seront à nouveau à la merci des prochaines vagues et mutations. Et si omicron semble moins virulent, il l’est suffisamment pour causer entre temps beaucoup de dégâts chez les individus vulnérables. Pour limiter le nombre de morts, il faudra sûrement imaginer de nouveaux vaccins, mieux adaptés, et suivre pas à pas l’évolution de la pandémie. »
Dans un article en cours de révision, Sylvain Gandon s’intéresse d’ailleurs à dépasser la notion de variants pour se focaliser à l’échelle, plus précise et complexe, des mutations qui les composent. En effet, certaines d’entre elles sont partagées par plusieurs variants, qui pourraient se recombiner pour former de nouvelles catégories de virus. Une possibilité encore trop peu prise en compte dans les stratégies vaccinales. ♦
- 1. Unité CNRS/EPHE/IRD/Université de Montpellier (EPE).
- 2. Proceedings of the National Academy of Sciences.
- 3. Sylvain Gandon, Sébastien Lion. Targeted vaccination and the speed of SARS-CoV-2 adaptation. Proceedings of the National Academy of Sciences Jan 2022, 119. DOI: 10.1073/pnas.2110666119
- 4. Day, T., Gandon, S., Lion, S., & Otto, S. P. On the evolutionary epidemiology of SARS-CoV-2. Current Biology, 30(15), R849-R857. 2020.
Voir aussi
Auteur
Diplômé de l’École supérieure de journalisme de Lille, Martin Koppe a notamment travaillé pour les Dossiers d’archéologie, Science et Vie Junior et La Recherche, ainsi que pour le site Maxisciences.com. Il est également diplômé en histoire de l’art, en archéométrie et en épistémologie.